Diabetes Typ 1 und Fasten passen nicht automatisch gut zusammen. Möglich ist Fasten nur dann, wenn Blutzucker, Insulin und Alltag sehr eng abgestimmt werden. Entscheidend ist nicht die Fastenmethode selbst, sondern wie sicher Sie Unterzuckerungen, starke Blutzuckerschwankungen und eine Ketoazidose vermeiden. Der wichtigste Schritt ist deshalb immer: nicht allein ausprobieren, sondern das Vorgehen vorab mit Ihrem Diabetes-Team planen. Neben der ärztlichen Einordnung finden Sie hier konkrete Hinweise für den Alltag sowie Anregungen für das Beratungsgespräch zu diesem Thema mit Ihrer Ärztin oder Ihrem Arzt.
Titelbild KI-generiert
Schnelles Wissen
Das Wichtigste für Sie auf einen Blick:
Was ist Intervallfasten bei Diabetes Typ 1 überhaupt?
Intervallfasten bedeutet, dass Essen nur in einem bestimmten Zeitfenster stattfindet. Häufig gemeint sind Modelle wie 16:8, also 16 Stunden ohne Kalorien und 8 Stunden mit Mahlzeiten. Bei Diabetes Typ 1 ist das jedoch keine reine Ernährungsfrage. Es geht immer auch darum, wie Basalinsulin, Mahlzeiteninsulin, Bewegung und Glukoseverlauf zusammenpassen.
Wer Insulin braucht, kann eine Fastenphase nicht einfach wie eine Person ohne Diabetes beginnen. Schon normale Alltagssituationen wie Sport, Stress, Infekte oder ein verspätetes Essen können die Stoffwechsellage verändern. Genau deshalb ist eine individuelle Planung wichtiger als ein starres Fastenschema.
- Zeitfenster-Ernährung ist eine Form des Intervallfastens mit festem Essensfenster.
- Längere Nahrungsabstinenz erhöht bei Typ-1-Diabetes die Anforderungen an die Insulinanpassung.
- Je länger die Fastenphase, desto wichtiger werden Glukose- und gegebenenfalls Ketonkontrollen.
Lesen Sie auch
Themenseite
Wie modernes Management des Diabetes mellitus die Lebensqualität verbessert
Alle Beiträge, Tabellen und Leitfäden auf einen Blick.
Welche Vorteile werden beim Fasten diskutiert?
Fasten wird oft mit Gewichtsabnahme, besserer Stoffwechselgesundheit und mehr Struktur im Essalltag verbunden. Solche möglichen Vorteile werden auch im Zusammenhang mit Diabetes diskutiert. Für Menschen mit Diabetes Typ 1 sind diese Effekte aber nicht einfach übertragbar. Die bisherigen Übersichtsarbeiten zeigt eher vorsichtige Hinweise als gesicherte Empfehlungen [1, 2].
Wichtig ist: Ein möglicher Nutzen zählt nur dann, wenn das Vorgehen zugleich sicher bleibt. Ein kurzfristig ruhigerer Glukoseverlauf nützt wenig, wenn dafür schwere Unterzuckerungen oder Stoffwechselentgleisungen in Kauf genommen werden müssen.
- Hinweise sprechen für mögliche Vorteile bei Gewicht, Insulinsensitivität und Stoffwechselparametern [1, 2].
- Die Datenlage für Typ-1-Diabetes ist bislang klein und nicht einheitlich [1].
- Ein möglicher Nutzen ersetzt keine individuelle Risikoabwägung.
Welche Risiken sind beim Fasten mit Typ-1-Diabetes besonders wichtig?
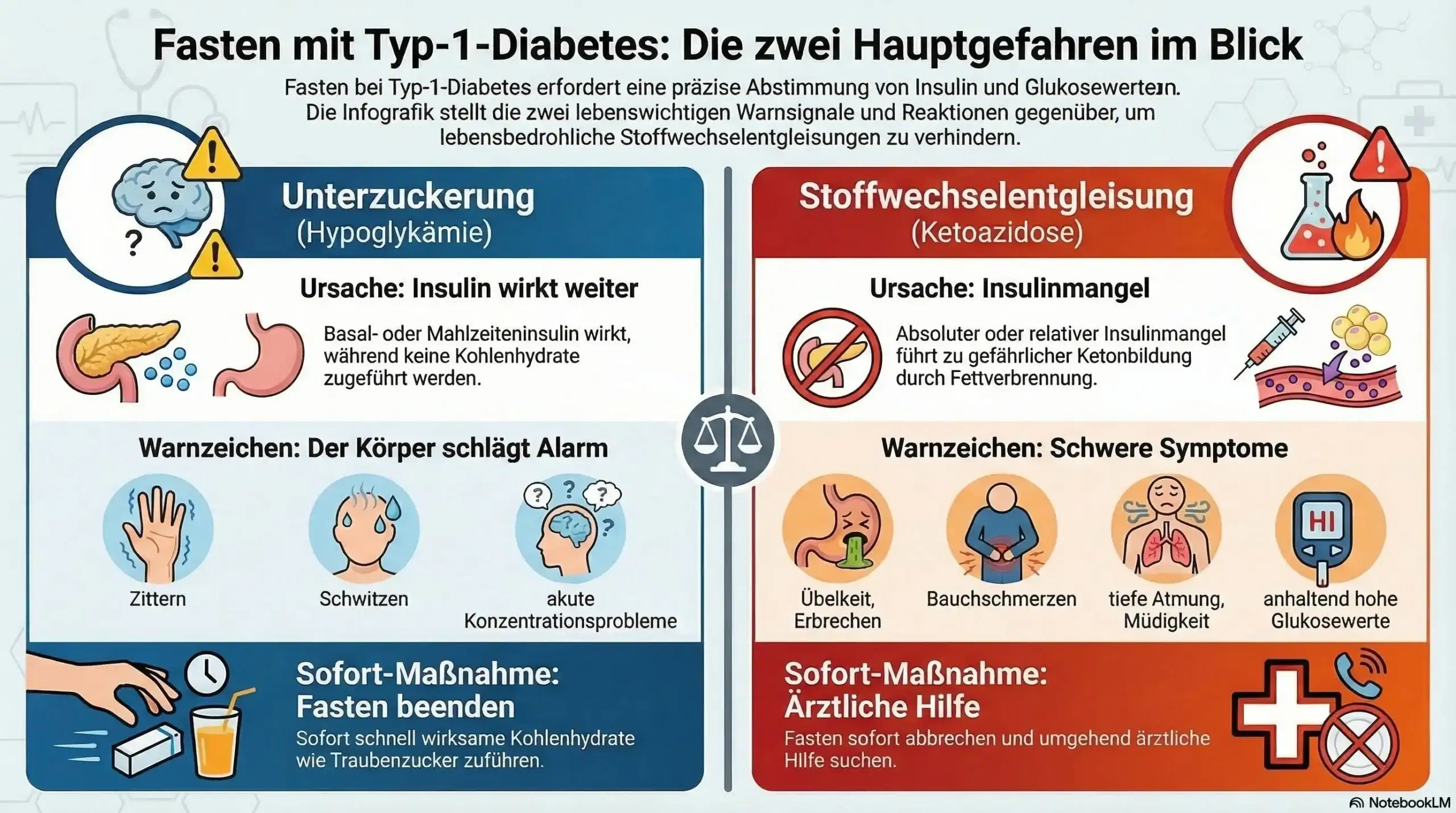
Beim Fasten entstehen bei Diabetes Typ 1 zwei zentrale Risiken, die zusammen gedacht werden müssen. Einerseits kann weiterwirkendes Insulin bei ausbleibender Kohlenhydratzufuhr zu Unterzuckerungen führen. Andererseits stellt der Körper bei Nahrungsmangel auf Fettverbrennung um und bildet in der Leber Ketonkörper, also Stoffwechselprodukte, die bei fehlender Energiezufuhr während des Fastens als Ersatzenergie dienen. Das kann zunächst eine normale Reaktion sein. Wenn aber gleichzeitig zu wenig wirksames Insulin vorhanden ist, können die Ketone zu stark ansteigen und in eine gefährliche Ketoazidose übergehen, die sofortiges ärztliches Eingreifen erfordert [1].
- Unterzuckerungen sind besonders dann ein Problem, wenn Basalinsulin oder Restwirkungen von Mahlzeiteninsulin weiterlaufen, aber keine passende Kohlenhydratzufuhr erfolgt.
- Gleichzeitig kann Fasten die Bildung von Ketonkörpern fördern, weil der Körper nach dem Verbrauch seiner Zuckerreserven stärker auf Fettverbrennung umstellt.
- Nicht jede Ketose ist krankhaft, bei Diabetes Typ 1 muss aber immer unterschieden werden, ob es sich noch um eine normale Fastenreaktion oder bereits um eine beginnende Ketoazidose handelt.
- Das Risiko steigt, wenn Insulin nicht angepasst wird, Mahlzeiten ausgelassen werden, Infekte hinzukommen oder Warnzeichen zu spät erkannt werden.
- Warnzeichen sind Zittern, Schwitzen oder Konzentrationsprobleme als mögliche Hypoglykämie, aber auch Übelkeit, Erbrechen, Bauchschmerzen, starke Müdigkeit, schnelle oder tiefe Atmung und anhaltend hohe Glukosewerte als mögliche Zeichen einer Ketoazidose.
- Fasten sollte sofort beendet und umgehend ärztlich abgeklärt werden, wenn Unterzuckerungen auftreten, Ketone ansteigen oder Beschwerden auf eine Stoffwechselentgleisung hindeuten [1].
KI-generierte Illustration, nicht dokumentarisch
Welche Form des Fastens ist eher denkbar und welche eher nicht?
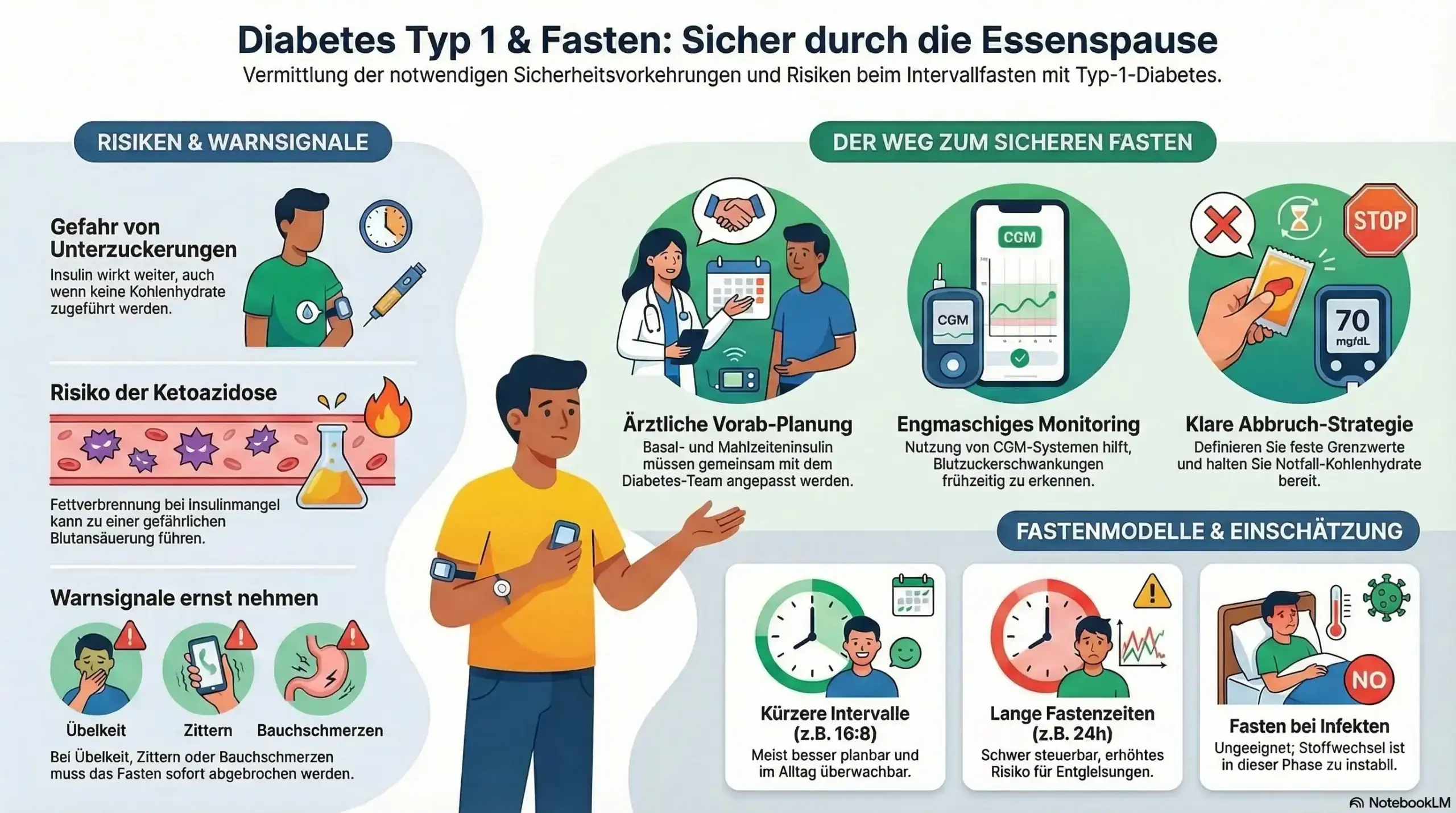
Je kürzer und besser planbar eine Essenspause ist, desto eher lässt sie sich im Alltag überwachen. Deshalb erscheinen kürzere Modelle grundsätzlich praktikabler als sehr lange Fastenintervalle. Das bedeutet aber nicht, dass 16:8 automatisch sicher ist. Auch dabei müssen Insulin, Tagesrhythmus und Aktivität individuell angepasst werden.
Lange Fastenzeiten, sehr restriktive Fastentage oder 24-Stunden-Fasten sind deutlich schwerer steuerbar. Sie erhöhen das Risiko, dass Warnsignale übersehen werden oder dass aus kleinen Abweichungen größere Probleme entstehen.
- Kürzere Fastenintervalle sind meist besser überwachbar als ganztägiges Fasten.
- Je komplexer Ihre Therapie oder je wechselhafter Ihr Alltag, desto vorsichtiger sollte das Vorgehen sein.
- Fasten ist ungeeignet, wenn Sie häufig Unterzuckerungen haben oder Ihre Werte aktuell instabil sind.
Wie können Sie sich vorbereiten, wenn Sie Fasten erwägen?
Vorbereitung ist bei Diabetes Typ 1 wichtiger als die Fastenmethode selbst. Sie brauchen vorab klare Regeln: Wann wird gemessen, welche Werte sind noch akzeptabel, wann wird das Fasten beendet und was geschieht bei Sport, Infekten oder ungewöhnlichen Glukoseverläufen? Die Übersichtsarbeit betont, dass Fasten nur mit Unterstützung von Fachpersonen sicher durchgeführt werden kann [1].
Hilfreich ist vor allem ein realistischer Testlauf. Nicht die perfekte Disziplin zählt, sondern ob Ihr Stoffwechsel unter den geplanten Bedingungen stabil bleibt. Ein CGM-System kann hier zusätzliche Sicherheit geben, ersetzt aber nicht das Nachdenken über Symptome und Warnzeichen.
- Besprechen Sie vorab die Anpassung von Basal- und Mahlzeiteninsulin.
- Legen Sie Grenzwerte fest, bei denen Sie das Fasten sofort beenden.
- Planen Sie häufigere Glukosekontrollen ein, besonders zu Beginn.
- Halten Sie Kohlenhydrate für den Notfall immer bereit.
Expertenstimmen zum Thema
Prof. Dr. Othmar Moser, Bewegungs- und Stoffwechselforscher an der Universität Bayreuth sowie an der Medizinischen Universität Graz, gehört zum Autorenteam der Übersichtsarbeit [1]. Er ordnet ein, dass Fasten bei Typ-1-Diabetes nicht pauschal empfohlen werden kann, aber unter professioneller Begleitung in ausgewählten Situationen machbar sein kann. Entscheidend ist aus dieser Perspektive die Verbindung aus Glukosemonitoring, Insulinanpassung und enger Schulung.
Ulrike Thurm, Diabetesberaterin DDG am Bayreuther Zentrum für Sportwissenschaften, ist ebenfalls Mitautorin der Übersichtsarbeit [1]. Ihre Perspektive ist für den Alltag besonders relevant: Menschen mit Typ-1-Diabetes brauchen keine allgemeinen Fastenregeln aus dem Internet, sondern einen konkreten Plan für Unterzuckerungen, Ketone und Therapieanpassung.
Medi-Helpster: Ärztliche Einordnung für Sie
Kurz und bündig
Was können Sie konkret tun?
- Probieren Sie Fasten nicht spontan aus, sondern besprechen Sie zuerst Ihr persönliches Risiko.
- Notieren Sie vor einem Gespräch mit Ihrem Diabetes-Team, wann Ihre Werte typischerweise fallen oder steigen.
- Prüfen Sie, ob Ihr aktuelles CGM oder Ihre Messroutine für engmaschige Kontrollen ausreicht.
- Planen Sie für jede Fastenidee vorab einen klaren Abbruchplan mit Traubenzucker, Mahlzeit und Kontaktmöglichkeit.
- Beginnen Sie nie in Phasen mit Infekt, starker Belastung, häufigen Unterzuckerungen oder instabilen Werten.
- Bleiben Sie bei realistischen Zielen: Ein sicherer Alltag ist wichtiger als ein strenges Fastenfenster.
KI-generierte Illustration, nicht dokumentarisch
Was Sie beim Arztbesuch ansprechen können
- Ist Fasten bei meiner aktuellen Stoffwechsellage überhaupt sinnvoll oder eher nicht?
- Wie müsste mein Basalinsulin angepasst werden, wenn ich ein Essensfenster testen möchte?
- Welche Glukosewerte oder Symptome sind für mich ein klares Signal, das Fasten sofort zu beenden?
- Sollte ich während einer Fastenphase zusätzlich Ketone messen, und wann genau?
- Welche Rolle spielen CGM, Alarmgrenzen oder eine Insulinpumpe in meinem Fall?
- Was muss ich beachten, wenn ich während des Fastens körperlich aktiv bin?
- Wann sollte ich mich bei Übelkeit, Erbrechen, anhaltend hohen Werten oder hohen Ketonen sofort ärztlich melden?
FAQ
Nicht grundsätzlich verboten, aber nur mit individueller Risikoabwägung und Begleitung durch das Diabetes-Team sinnvoll.
Hinweise sprechen für mögliche Vorteile in einzelnen Situationen, die Datenlage ist aber begrenzt und kein Freibrief für eigene Versuche [1].
Weil Insulin weiterwirkt, auch wenn keine Kohlenhydrate nachkommen.
Ja, aber bei Diabetes Typ 1 muss immer unterschieden werden, ob es sich noch um eine erwartbare Fastenreaktion oder um eine beginnende Ketoazidose handelt.
Mit Urin-Teststreifen oder genauer mit einem Blutketonmessgerät.
Wenn der Blutzucker deutlich erhöht ist, Sie sich krank fühlen oder Warnzeichen wie Übelkeit, Bauchschmerzen oder ungewöhnliche Müdigkeit auftreten.
Kürzere Modelle sind meist besser planbar, sicher ist aber nur das, was zu Ihrer Therapie und Ihren Werten passt.
Was ist …? – Begriffe kurz erklärt
Hypoglykämie: Eine Unterzuckerung. Der Blutzucker fällt zu stark ab, oft weil Insulin, Essen und Aktivität nicht zusammenpassen.
Ketoazidose: Eine gefährliche Stoffwechselentgleisung mit Insulinmangel und stark erhöhten Ketonen. Sie muss rasch medizinisch behandelt werden.
CGM: Kontinuierliche Glukosemessung. Ein Sensorsystem, das den Glukoseverlauf im Alltag engmaschig zeigt.
Basalinsulin: Das Insulin für den Grundbedarf zwischen den Mahlzeiten und in der Nacht.

