Diabetes mellitus, insbesondere der Typ 2, stellt mit zunehmender Häufigkeit eine zunehmende Herausforderung für das öffentliche Gesundheitssystem dar. In Deutschland lag die Anzahl der Betroffenen im Jahr 2023 bei schätzungsweise 8,9 Millionen Menschen. Zusätzlich wird von einer Dunkelziffer von mindestens 2 Millionen nicht diagnostizierter Fälle ausgegangen. Um die steigende Krankheitslast zu bewältigen sind effektive Präventions- und Behandlungsstrategien, die auch das Problem Übergewicht betreffen.
- Schnelles Wissen
- Wie führt Adipositas dazu, dass Diabetes Typ 2 entsteht?
- Was sagt der BMI wirklich aus und was nicht?
- BMI-Rechner
- Gewichtsreduktion als Schlüssel zur Therapie von Diabetes mellitus Typ 2
- Welche Gewichtsziele sind bei Diabetes Typ 2 realistisch?
- Welche Ernährung hilft bei Diabetes Typ 2 und Adipositas am besten?
- Die 10 Regeln der Deutschen Gesellschaft für Ernährung (DGE)
- Welche Bewegung ist bei Diabetes Typ 2 sinnvoll – auch wenn Sie unsportlich sind?
- Vorteile der Bewegungstherapie
- Bewegungstherapie: Tipps zur Durchführung
- Welche Medikamente sind bei Diabetes Typ 2 und Adipositas besonders relevant?
- Expertenstimmen zum Thema
- Medi-Helpster: Ärztliche Einordnung für Sie
- Was können Sie konkret tun?
- Was Sie beim Arztbesuch ansprechen können
- FAQ
- Was ist …? – Begriffe kurz erklärt
- Quellen
Schnelles Wissen
Das Wichtigste für Sie auf einen Blick:
Wie führt Adipositas dazu, dass Diabetes Typ 2 entsteht?
Unter dem Begriff Diabetes mellitus werden verschiedene Stoffwechselstörungen zusammengefasst, deren gemeinsames Merkmal eine chronische Erhöhung des Blutzuckerspiegels ist. Beim Typ-2-Diabetes ist entweder die Insulinbildung gestört oder die Insulinwirkung vermindert, meist treten jedoch beide Faktoren gemeinsam auf. Adipositas kann dazu führen, dass Körperzellen weniger empfindlich auf Insulin reagieren. Diese Insulinresistenz bedeutet: Der Zucker bleibt länger im Blut und die Bauchspeicheldrüse muss mehr Insulin bereitstellen. Wenn das über Jahre so läuft, kann daraus ein Diabetes Typ 2 entstehen.
- Insulinresistenz: Muskeln, Leber und Fettgewebe nehmen weniger Glukose auf.
- Leberstoffwechsel: Die Leber gibt eher Zucker ins Blut ab, obwohl genug vorhanden ist.
- Entzündungsreaktionen: Fettgewebe kann Botenstoffe freisetzen, die Stoffwechselprozesse ungünstig beeinflussen.
- Wichtig: Nicht jedes Übergewicht führt zu Diabetes – genetische Faktoren, Alter, Bewegung, Schlaf und Medikamente spielen mit hinein.
Lesen Sie auch
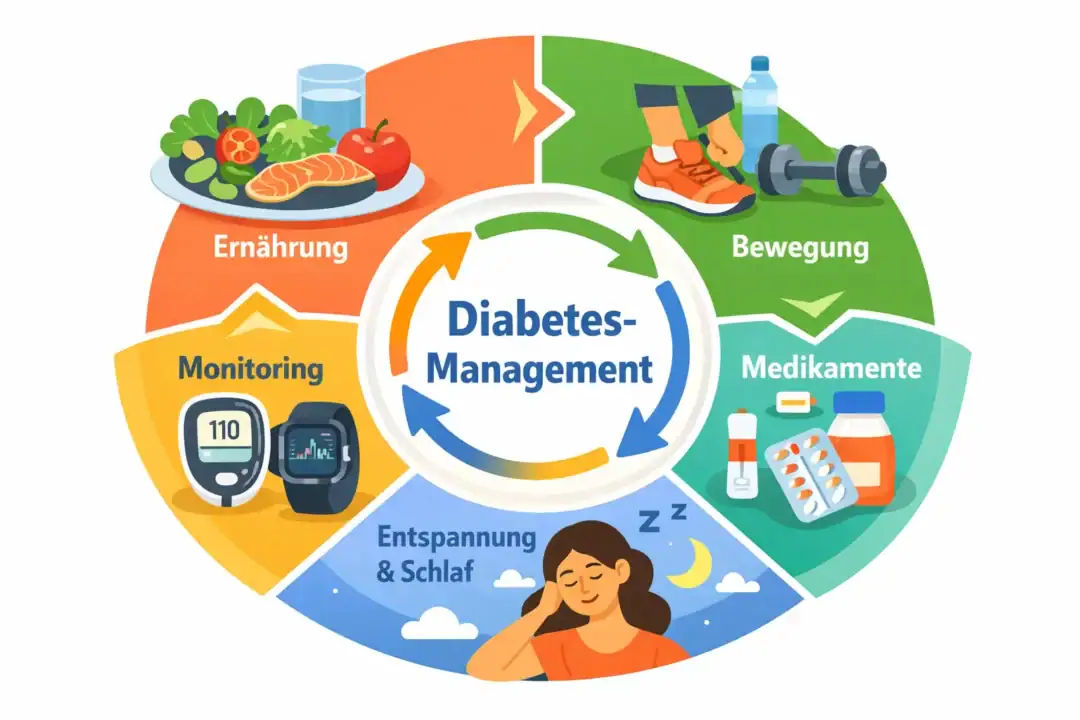
Themenseite
Wie modernes Management des Diabetes mellitus die Lebensqualität verbessert
Alle Beiträge, Tabellen und Leitfäden auf einen Blick.
Gewichtsklassifikation bei Erwachsenen anhand des BMI mit Risikoeinschätzung für Begleiterkrankungen durch Übergewicht
| Gewichtskategorie | BMI | Risiko für Begleiterkrankungen |
|---|---|---|
| Untergewicht | < 18,5 | Niedrig |
| Normalgewicht | 18,5 – 24,9 | Durchschnittlich |
| Übergewicht | ≥ 25 | |
| Präadipositas | 25 – 29,9 | Gering erhöht |
| Adipositas Grad I | 30 – 34,9 | Erhöht |
| Adipositas Grad II | 35 – 39,9 | Hoch |
| Adipositas Grad III | ≥ 40 | Sehr hoch |
In Deutschland verursachte Adipositas bereits im Jahr 2016 direkte Kosten von über 29 Milliarden Euro im Gesundheitssystem. Eine effektive Therapie gegen Adipositas ist daher entscheidend, um das Risiko der Diabetesentwicklung zu reduzieren und die Krankheitslast zu mindern. Studien zeigen zudem, dass Menschen mit Adipositas ein höheres Risiko für weitere Begleiterkrankungen haben, was die Bedeutung einer frühzeitigen Intervention unterstreicht.
Was sagt der BMI wirklich aus und was nicht?
Der Body-Mass-Index (BMI) ist ein einfacher Richtwert, um Gewicht in Relation zur Körpergröße einzuordnen. Er sagt aber nichts über Fettverteilung, Muskelmasse oder individuelle Risiken aus. Deshalb ist zusätzlich der Taillenumfang oft hilfreicher.
- BMI als Orientierung: gut für einen ersten Überblick, aber nicht als alleinige „Gesundheitsnote“.
- Taillenumfang: Bauchfett ist metabolisch besonders aktiv und kann das Risiko stärker erhöhen.
- Praxis-Tipp: Wenn Sie Veränderungen verfolgen wollen, kombinieren Sie Gewicht, Taillenumfang und (wenn vorhanden) Laborwerte.
BMI-Rechner
Gewichtsreduktion als Schlüssel zur Therapie von Diabetes mellitus Typ 2
Die Gewichtsreduktion ist ein zentrales Element in der Behandlung von Typ-2-Diabetes. Studien zeigen, dass eine Lebensstilintervention, die zu einer Gewichtsreduktion führt, die Umwandlung von Prädiabetes in manifesten Diabetes um 58 % senken kann. Prädiabetes ist ein Gesundheitszustand, bei dem der Blutzuckerspiegel höher als normal, aber noch nicht hoch genug für eine Diabetesdiagnose ist. Es ist ein Warnsignal, dass das Risiko für die Entwicklung von Typ-2-Diabetes und Herz-Kreislauf-Erkrankungen erhöht ist. Durch Änderungen im Lebensstil, wie gesunde Ernährung und regelmäßige Bewegung, kann das Fortschreiten zu Diabetes oft verhindert werden.
Bereits eine Gewichtsabnahme von 10 Kilogramm kann die Gesamtmortalität bei Menschen mit Typ-2-Diabetes um 25 % reduzieren. Die Gesamtmortalität bezeichnet die Anzahl der Todesfälle durch eine bestimmte Erkrankung, hier der Diabetes mellitus, innerhalb eines bestimmten Zeitraums.
Darüber hinaus können Patient*innen durch eine stabile Gewichtsreduktion sogar eine Remission des Diabetes erreichen, d.h. erhöhte Blutzuckerwerte sind nicht mehr vorhanden. Neben der Verbesserung der Blutzuckerwerte kann eine Gewichtsabnahme auch andere Begleiterkrankungen des Diabetes, wie Bluthochdruck, Fettlebererkrankungen und Depressionen, positiv beeinflussen. Diese Erkenntnisse verdeutlichen, wie wichtig eine gezielte Gewichtsreduktion für das Management von Diabetes mellitus Typ 2 ist.
Welche Gewichtsziele sind bei Diabetes Typ 2 realistisch?
Realistische Ziele helfen, dranzubleiben. Viele Empfehlungen starten nicht mit „Idealgewicht“, sondern mit einem erreichbaren ersten Ziel. Eine Gewichtsreduktion von 5 bis 15 % wird in Konsensus- und Praxisempfehlungen häufig als therapeutisch sinnvoll beschrieben [1].
- Kurzfristiges Ziel: 5 % weniger Gewicht in 6 bis 12 Monaten.
- Langfristig: Gewicht stabilisieren, Rückfälle früh erkennen, neue Routinen sichern.
- Remission: Bei manchen Menschen kann eine größere Gewichtsabnahme zu einer Remission beitragen [1].
- Nicht nur die Waage zählt: Blutdruck, Fettleber, Schlafapnoe, Stimmung und Fitness können sich parallel verbessern [1].
Allgemeine Therapieziele zur langfristigen Gewichtsstabilisierung bei Adipositas und Diabetes mellitus Typ 2
| Indikator | Allgemeines Therapieziel |
|---|---|
| BMI | 18,5 – 24,9 kg/m² |
| Taillenumfang für Frauen | ≤ 80 cm |
| Taillenumfang für Männer | ≤ 94 cm |
Welche Ernährung hilft bei Diabetes Typ 2 und Adipositas am besten?
Die „beste“ Ernährung ist meist die, die zu Ihnen passt und die Sie dauerhaft umsetzen können. Sinnvoll ist oft eine moderat kalorienreduzierte Kost mit hoher Nährstoffdichte und ausreichend Ballaststoffen.
- Kalorienbilanz: Häufig wird eine Reduktion um ca. 500 kcal/Tag als praktikabler Start genannt.
- Ballaststoffe: Mehr Vollkorn, Hülsenfrüchte, Gemüse und Nüsse kann Sättigung und Stoffwechsel unterstützen [1].
- Fette: Pflanzliche, ungesättigte Fette (z. B. Oliven- oder Rapsöl) bevorzugen [1].
- Getränke: Zuckerhaltige Getränke konsequent reduzieren.
- Alltagshilfe: Ein Ernährungsprotokoll oder ein „Standard-Frühstück“ kann die Umsetzung erleichtern [1].
Lesen Sie auch
Die 10 Regeln der Deutschen Gesellschaft für Ernährung (DGE)
- Lebensmittelvielfalt genießen: Eine abwechslungsreiche Ernährung sichert eine ausreichende Versorgung mit allen wichtigen Nährstoffen.
- Gemüse und Obst – nimm „5 am Tag“: Empfohlen wird der Verzehr von mindestens fünf Portionen Obst und Gemüse pro Tag.
- Vollkorn wählen: Vollkornprodukte sind reich an Ballaststoffen und fördern die Verdauung.
- Mit tierischen Lebensmitteln die Auswahl ergänzen: Fleisch, Fisch, Eier und Milchprodukte sollten in Maßen konsumiert werden.
- Gesundheitsfördernde Fette nutzen: Pflanzliche Öle und Fette, wie z.B. Olivenöl, sollten bevorzugt werden.
- Zucker und Salz einsparen: Ein übermäßiger Konsum von Zucker und Salz sollte vermieden werden.
- Am besten Wasser trinken: Wasser ist der ideale Durstlöscher; gezuckerte Getränke sollten vermieden werden.
- Schonend zubereiten: Garen, Dämpfen oder Dünsten erhält die Nährstoffe in den Lebensmitteln.
- Achtsam essen und genießen: Bewusstes Essen hilft dabei, die Nahrung besser zu verdauen und das Sättigungsgefühl wahrzunehmen.
- Auf das Gewicht achten und in Bewegung bleiben: Eine gesunde Ernährung sollte durch regelmäßige körperliche Aktivität ergänzt werden.
Zusätzlich zur Ernährungsumstellung können individuelle Maßnahmen wie Ernährungsprotokolle, selbstüberwachende Kohlenhydrataufnahme und Schulungen (z.B. Einkaufstraining und Kochkurse) hilfreich sein, um die langfristige Adhärenz zur Therapie sicherzustellen.
Welche Bewegung ist bei Diabetes Typ 2 sinnvoll – auch wenn Sie unsportlich sind?
Bewegung wirkt direkt auf den Glukosestoffwechsel: Muskelarbeit erhöht die Glukoseaufnahme, oft sogar unabhängig von Insulin. Dabei muss es keine Höchstleistung sein [2].
- Basisziel: 150 Minuten/Woche moderat (oder 75 Minuten intensiv), verteilt über mehrere Tage [2].
- Krafttraining: 2 Tage/Woche ergänzen, weil Muskelmasse den Glukosestoffwechsel stützt.
- Alltagsbewegung: Treppen, Wege zu Fuß, kurze „Bewegungssnacks“ zählen.
- Start low, go slow: Lieber klein beginnen und steigern als „alles auf einmal“ [2].
- Sicherheits: Bei Insulin oder Sulfonylharnstoffen sollten Sie das Hypoglykämierisiko mit Ihrer Ärztin/Ihrem Arzt besprechen (z. B. Messzeitpunkte, Snacks, Dosisanpassung) [2].
Zusätzlich zur aeroben Aktivität wird empfohlen, an mindestens zwei Tagen pro Woche muskelstärkende Übungen durchzuführen, um die Knochenstabilität zu fördern und die Muskelmasse zu erhalten. Für ältere Menschen sind Übungen zur Verbesserung des Gleichgewichts besonders wichtig, um das Sturzrisiko zu minimieren.
Vorteile der Bewegungstherapie
Die Kombination aus Ausdauer- und Krafttraining hat sich als besonders wirksam erwiesen, um die Langzeitblutzuckerwerte (HbA1c) zu verbessern. Es ist dokumentiert, dass eine regelmäßige Bewegungstherapie in Kombination mit medikamentöser Behandlung die HbA1c-Werte um 0,8 bis 0,9 % senken kann. Diese Effekte tragen entscheidend zur Verringerung der langfristigen Komplikationen des Diabetes bei.
Bewegungstherapie sollte nicht nur auf sportliche Aktivitäten beschränkt sein, sondern auch die Erhöhung der Alltagsaktivität einschließen, wie beispielsweise Treppensteigen, Spazierengehen oder Gartenarbeit. Eine kontinuierliche Überwachung der körperlichen Leistungsfähigkeit, beispielsweise durch Messung der Herzfrequenz, kann hilfreich sein, um das Trainingsprogramm individuell anzupassen und optimale Ergebnisse zu erzielen. Dazu sollte man zu Beginn am besten seinen Hausarzt mit ins Boot nehmen.
Bewegungstherapie: Tipps zur Durchführung
Ausdauertraining: Empfohlen wird ein moderates Ausdauertraining bei etwa 50-60 % der maximalen Herzfrequenz. Aktivitäten wie Walking, langsames Joggen, Radfahren und Schwimmen sind besonders geeignet.
Krafttraining: Es sollte Ganzkörper-Krafttraining durchgeführt werden, das auf die großen Muskelgruppen abzielt. Die Intensität sollte je nach Fortschritt angepasst werden, beginnend mit leichteren Gewichten und einer höheren Anzahl von Wiederholungen.
Alternative Trainingsformen: Ergänzende Trainingsmethoden wie Elektromyostimulationstraining (EMS-Training) oder interaktives Training mit Computerkonsolen (Exergaming) können ebenfalls positive Effekte auf die Blutzuckerkontrolle haben. Es ist wichtig, dass solche Aktivitäten unter professioneller Anleitung erfolgen, da sie in kommerziellen Settings für Diabetespatienten nicht immer empfohlen werden.
Diese umfassenden Empfehlungen zur Bewegungstherapie zielen darauf ab, Diabetespatienten nicht nur bei der Blutzuckerkontrolle zu unterstützen, sondern auch ihre allgemeine Lebensqualität zu verbessern und das Risiko für sekundäre Erkrankungen zu senken.
Welche Medikamente sind bei Diabetes Typ 2 und Adipositas besonders relevant?
Wenn Lebensstilmaßnahmen nicht ausreichen oder Begleiterkrankungen bestehen, kann eine medikamentöse Therapie sinnvoll sein. Bei Adipositas wird in Leitlinien häufig auch auf Medikamente mit günstiger Wirkung auf das Gewicht geachtet.
- Metformin: häufig Basistherapie, kann Insulinempfindlichkeit verbessern.
- GLP-1-Rezeptoragonisten: können Blutzucker senken und Gewichtsabnahme unterstützen. [1]
- SGLT-2-Inhibitoren: senken Blutzucker über die Niere; je nach Situation vorteilhaft.
- Individuelle Auswahl: Komorbiditäten (Herz, Niere, Fettleber), Nebenwirkungen und Ziele (Gewicht, HbA1c) gehören in die Entscheidung.
- Sicherheits: Setzen Sie Diabetesmedikamente nicht eigenmächtig ab und klären Sie Nebenwirkungen oder Unterzuckerungen zeitnah ärztlich ab!
Expertenstimmen zum Thema
Prof. Dr. med. Jens Aberle (Endokrinologie/Diabetologie), Universitäres Adipositas Centrum, Universitätsklinikum Hamburg-Eppendorf (UKE): Gewichtsreduktion ist ein integraler Bestandteil der Therapie bei Typ-2-Diabetes. Als Therapieziel werden häufig 5 bis 15 % Gewichtsabnahme genannt, wobei stärkere Reduktionen eine Remission begünstigen können [1].
Dr. med. Stephan Kress (Diabetologie), Vinzentius-Krankenhaus Landau, zertifiziertes Diabeteszentrum: Bewegung ist eine zentrale Maßnahme in der Diabetestherapie. Schon moderates Training verbessert Stoffwechsel und Gesundheit, ohne dass sportliche Höchstleistungen nötig sind [2].
Univ.-Prof. Dr. med. Martin Halle (Präventive und Rehabilitative Sportmedizin), Technische Universität München, Klinikum rechts der Isar: Bewegungsempfehlungen setzen auf regelmäßige Aktivität über die Woche verteilt; Struktur und individuelle Anpassung erleichtern langfristige Umsetzung [2].
Jens Baumert (Epidemiologie/Health Monitoring), Robert Koch-Institut (RKI), Berlin: Menschen mit Diabetes haben im Vergleich zu Menschen ohne Diabetes im Mittel weniger „gesunde Lebensjahre“; Prävention und frühe, wirksame Behandlung sind daher auch aus Public-Health-Sicht relevant [3].
Medi-Helpster: Ärztliche Einordnung für Sie
Kurz und bündig
Was können Sie konkret tun?
- Setzen Sie ein kleines Startziel: z. B. 1 bis 2 konkrete Veränderungen für die nächsten 14 Tage (Getränke, Portionsgröße, Schritte).
- Messen Sie, was Ihnen hilft: Gewicht oder Taillenumfang 1-mal/Woche reicht oft.
- Planen Sie Bewegung als Termin: 3-mal/Woche 20 Minuten ist ein guter Anfang.
- Bauen Sie Ballaststoffe in jede Hauptmahlzeit ein (Gemüse, Hülsenfrüchte, Vollkorn).
- Nutzen Sie Unterstützung: Diabetes-Schulung, Ernährungsberatung, Bewegungskurse.
- Wenn Sie wiederholt scheitern: Das ist kein „Charakterproblem“. Besprechen Sie strukturierte Programme oder medikamentöse Optionen ärztlich.
Was Sie beim Arztbesuch ansprechen können
- Welche Therapieziele sind bei mir sinnvoll (HbA1c, Gewicht, Blutdruck, Lipide) und in welchem Zeitraum?
- Welche Laborwerte sollten wir regelmäßig kontrollieren (HbA1c, Nierenwerte, Leberwerte, Lipide) und warum?
- Welche Medikamente passen zu mir, wenn Gewichtsreduktion ein wichtiges Ziel ist?
- Welche Nebenwirkungen muss ich kennen und wie erkenne ich Unterzuckerungen?
- Welche strukturierte Unterstützung gibt es (Schulung, Ernährungsberatung, Bewegungstherapie)?
- Wann sollten wir über Adipositas-Therapien (Programme, Medikamente, ggf. OP) sprechen?
- Wann muss ich Beschwerden zeitnah abklären (z. B. Brustschmerz, Luftnot, starke Müdigkeit, Bewusstseinsstörungen, anhaltendes Erbrechen)?
FAQ
Schon 5 % Gewichtsabnahme können relevant sein; je mehr dauerhaft gelingt, desto eher verbessern sich Stoffwechselziele [1].
Bei manchen Menschen ist eine Remission möglich, besonders nach deutlicher und anhaltender Gewichtsreduktion; Kontrollen bleiben dennoch wichtig [1].
Entscheidend ist meist die langfristige Umsetzbarkeit und die Kalorienbilanz; unterschiedliche Wege können funktionieren.
Starten Sie niedrigschwellig und steigern Sie langsam; regelmäßige moderate Aktivität ist bereits wirksam [2].
Einige Wirkstoffklassen können beides unterstützen (z. B. GLP-1-Rezeptoragonisten); welche Option passt, sollte individuell entschieden werden [1].
Was ist …? – Begriffe kurz erklärt
Insulinresistenz: Körperzellen reagieren weniger stark auf Insulin. Dadurch bleibt mehr Zucker im Blut, und der Körper muss mehr Insulin produzieren.
HbA1c: Ein Laborwert, der den durchschnittlichen Blutzucker der letzten 8 bis 12 Wochen widerspiegelt.
Remission (bei Diabetes Typ 2): Blutzuckerwerte liegen ohne Diabetesmedikamente im nicht-diabetischen Bereich. Das ist kein „geheilt“, aber ein wichtiges Therapieziel.
Quellen
[1] Aberle J, et al. Adipositas und Diabetes. Diabetol Stoffwechs. 2024;19:S270–S278. doi:10.1055/a-2312-0389.
[2] Esefeld K, Kress S, Behrens M, et al. Diabetes, Sport und Bewegung: DDG Praxisempfehlung 2023. Diabetol Stoffwechs. 2023;18(Suppl 2):S314–S323. doi:10.1055/a-2076-0130.
[3] Baumert J, Heidemann C, Reitzle L, Schmidt C. Healthy life years among people with and without diabetes in Germany. J Health Monit. 2021 Jun 16;6(2):43-50.
[4] Deutsche Diabetes Gesellschaft (DDG) und diabetes DE – Deutsche Diabetes-Hilfe. Deutscher
Gesundheitsbericht Diabetes 2024 – Die Bestandsaufnahme. Erschienen am 14.11.2023. ISSN
1614-824X.